硬膜外麻酔と脊髄くも膜下麻酔とは
定義と基本的な仕組み
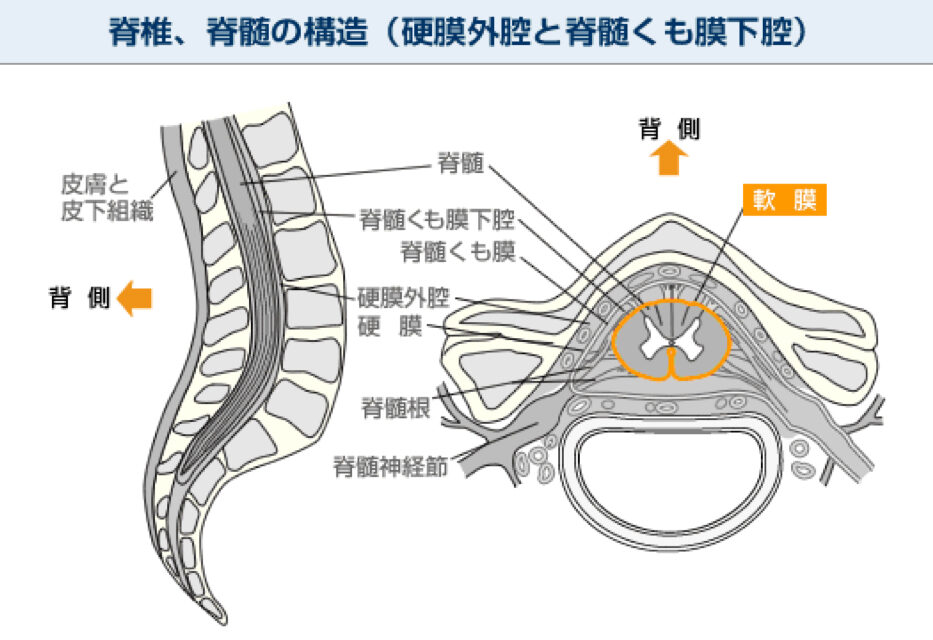
硬膜外麻酔は、脊椎の硬膜外腔に局所麻酔薬を注入することで、神経伝達を一時的に遮断し、痛みを緩和する方法です。一方、脊髄くも膜下麻酔(脊椎麻酔)は、硬膜を貫通して脊髄くも膜下腔に直接麻酔薬を注入する方法で、より速い作用発現が特徴です。硬膜外麻酔は主に持続的な痛みの管理に適し、脊椎麻酔は手術中の迅速な麻酔に使用されます。
両者の主な違い
硬膜外麻酔と脊髄くも膜下麻酔の主な違いは、注射される部位と作用の範囲です。硬膜外麻酔は持続的な投与が可能で、局所的な麻酔に適しています。脊椎麻酔は一回の注射で強力な効果を発揮し、下半身の完全な麻酔が必要な場合に使用されます。また、作用時間や適応症例にも違いがあります。
適応と使用される場面
硬膜外麻酔が適しているケース
硬膜外麻酔は、分娩時の痛みの管理、術後の痛みの緩和、慢性的な痛みの治療に広く使用されます。また、持続的なカテーテルを利用することで、麻酔効果を長時間維持できる点が利点です。
脊髄くも膜下麻酔が適しているケース
脊髄くも膜下麻酔は、腹部手術、骨盤手術、下肢手術に適しています。その速効性と確実な麻酔効果により、短時間の手術や全身麻酔が適さない場合に選択されます。また、全身状態が安定している患者に最適です。
手技の違いと施行の流れ
硬膜外麻酔の手技の流れ
硬膜外麻酔では、患者を横向きまたは座位にして、背中の特定の部位に細い針を刺し、硬膜外腔にカテーテルを挿入します。カテーテルを通じて麻酔薬を持続的に投与することで、必要に応じて麻酔の深さを調整可能です。
脊髄くも膜下麻酔の手技の流れ
脊髄くも膜下麻酔は、患者を同様に横向きまたは座位にし、細い針を使用して硬膜とくも膜を貫通します。注射後、麻酔薬が脊髄液に拡散し、短時間で効果を発揮します。追加投与はできませんが、迅速な施行が可能です。
実施時の注意点と準備
両麻酔法とも、無菌操作と患者の状態評価が不可欠です。硬膜外麻酔では、針やカテーテルの誤挿入を防ぐことが重要です。脊髄麻酔では、低血圧や脊髄損傷のリスクを最小限に抑えるため、適切な技術が求められます。
合併症とリスク
硬膜外麻酔におけるリスク
硬膜外麻酔では、血圧低下、頭痛、硬膜外血腫、感染などのリスクが考えられます。また、カテーテルの位置がずれることで効果が減少する場合もあります。
脊髄くも膜下麻酔におけるリスク
脊椎麻酔では、低血圧や脊髄液漏による頭痛、まれに神経損傷や感染のリスクがあります。適切な患者選択と手技がリスク軽減の鍵です。
合併症を最小限に抑える方法
事前の患者評価、無菌操作の徹底、手技の熟練が合併症を防ぐ重要な要素です。また、手術後の経過観察と早期の異常検出も不可欠です。
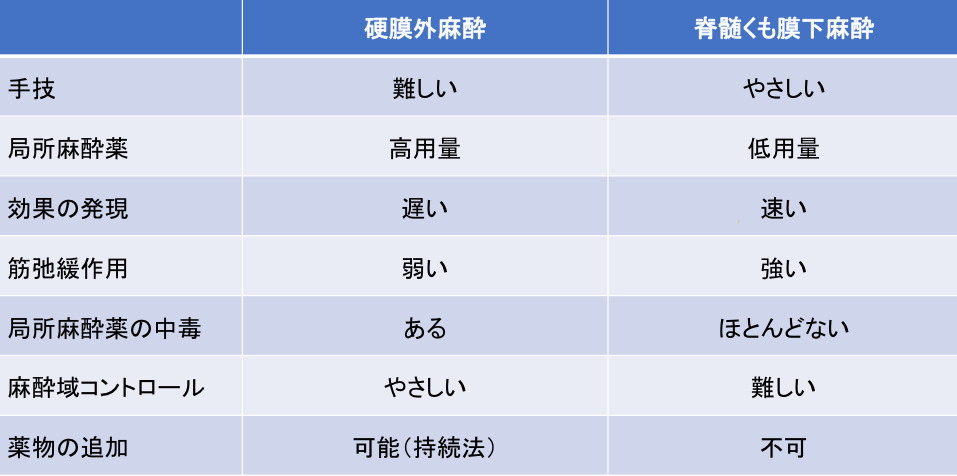
硬膜外麻酔と脊髄くも膜下麻酔の比較
麻酔効果の違い
硬膜外麻酔は持続的で調整可能な効果が特徴ですが、脊椎麻酔は即効性があり、広範囲の麻酔を一度の注射で実現します。
回復までの時間の違い
硬膜外麻酔は持続的に使用されるため回復までに時間がかかる場合がありますが、脊椎麻酔は短時間で効果が切れるため、早期回復が期待されます。
医師・患者にとっての選択ポイント
医師は手術内容や患者の状態を考慮して適切な方法を選択します。患者側も、リスクや回復時間について説明を受けることで、納得のいく選択が可能です。
まとめ
 硬膜外麻酔と脊髄くも膜下麻酔は、それぞれ独自の特徴と適応があります。両者は異なる特性を持ちますが、どちらも適切な選択で安全性と効果を最大化できます。医療チームと連携し、詳細な説明を受けることで安心して手術に臨めることや、医師と患者が協力して適切な麻酔法を選ぶことが、合併症のリスクを最小限に抑えられます。
硬膜外麻酔と脊髄くも膜下麻酔は、それぞれ独自の特徴と適応があります。両者は異なる特性を持ちますが、どちらも適切な選択で安全性と効果を最大化できます。医療チームと連携し、詳細な説明を受けることで安心して手術に臨めることや、医師と患者が協力して適切な麻酔法を選ぶことが、合併症のリスクを最小限に抑えられます。
よくある質問 Q & A
Q1: 硬膜外麻酔と脊髄くも膜下麻酔の違いは何ですか?
A: 硬膜外麻酔は硬膜外腔に麻酔薬を注入して持続的に効果を得る方法で、脊髄くも膜下麻酔は脊髄くも膜下腔に麻酔薬を注入して迅速かつ一時的な効果を得る方法です。
Q2: 両者のリスクを最小限にするためにはどうすればよいですか?
A: 無菌操作の徹底、患者の事前評価、適切な技術の実施、術後の経過観察が重要です。
Q3: どの麻酔が自分に適しているかわからない場合は?
A: 医師に相談し、手術の種類や自身の健康状態について詳しく説明することで、適切な選択が可能です。
出典・参考文献
- Smith, J. (2020). “Epidural and Spinal Anesthesia: A Comparative Study.” Journal of Anesthesia.
- Johnson, L. (2018). “Techniques in Regional Anesthesia.” Medical Practice Review.
- World Health Organization (WHO). “Guidelines on Regional Anesthesia.”
- Brown, A. (2019). “Risks and Benefits of Epidural vs. Spinal Anesthesia.” International Journal of Surgery.



コメント