はじめに
ここからは問36〜40の解説に移ります。
このブロックでは、これまでのような検査値や画像所見に加えて、視診・触診・神経学的評価といった“ベッドサイドで得られる情報”をどこまで正確に解釈できるかが強く問われています。いわば、診療看護師にとっての基盤となるフィジカルアセスメント能力がストレートに試されている領域です。
特に印象的なのは、黄疸や皮膚所見、直腸診といった一見基本的な内容であっても、その所見の意味をどこまで深く理解しているかによって、診断に至るスピードと精度が大きく変わる点です。また、意識障害の評価や慢性疾患に伴う全身影響など、複数の情報を統合して患者像を立体的に捉える力も求められています。
本記事では、それぞれの問題について、単なる所見の暗記にとどまらず、「なぜその所見が出現するのか」「そこから何を考えるべきか」というプロセスを重視し、臨床で再現できるレベルの理解につなげていきます。
問題36:視診
40歳代女性。倦怠感を主訴に来院した。最近,食欲低下と体重減少を自覚している。身体診察で眼球結膜および皮膚に黄染を認めた。
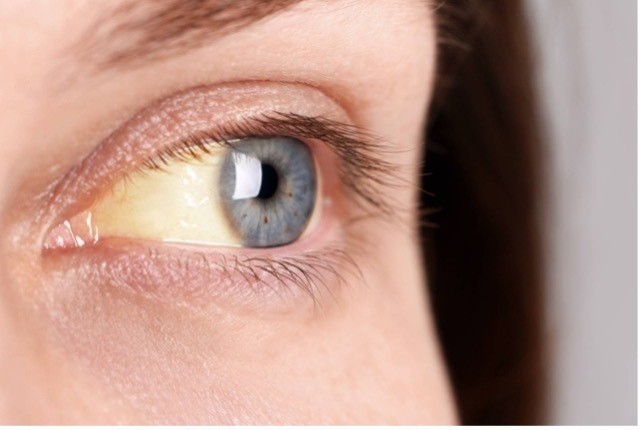
この所見から最も考えられるものはどれか。
a.貧血
b.柑皮症
c.黄疸
d.チアノーゼ
e.色素沈着
解説
提示される写真は眼球結膜(特に強膜部)の明らかな黄染です。ここで最も重要なのは、
「黄染が“どこに出ているか”で鑑別がほぼ決まる」
という点です。
- 皮膚+眼球結膜が黄色い → 黄疸(ビリルビン上昇)
- 皮膚のみ黄色い(眼球結膜は白い) → 柑皮症(カロテン血症)
眼球結膜(強膜)はエラスチンが豊富で、ビリルビンが沈着しやすいため、血中ビリルビン上昇の最も鋭敏なサインになります。臨床では、軽度上昇(約2–3 mg/dL)でもまず強膜に出るため、「顔色」よりも先にここを見るのが鉄則です。
黄疸の3分類と“次に何を測るか”
黄疸を見たら終わりではなく、即座に病態分類へ進む必要があります。
- 溶血性(前肝性)
- 間接ビリルビン優位
- LDH↑、ハプトグロビン↓、網赤血球↑
- 尿中ビリルビン陰性
- 肝細胞性(肝性)
- 直接・間接ともに上昇
- AST/ALT上昇
- 肝炎、薬剤性など
- 閉塞性(後肝性)
- 直接ビリルビン優位
- ALP、γ-GTP上昇
- 胆道閉塞、膵頭部腫瘍など
この症例は体重減少+食欲低下+黄疸という組み合わせから、まず悪性腫瘍による閉塞性黄疸(膵頭部癌など)を強く疑う流れになります。
診療看護師に求められる視点
この問題の本質は、
「“黄色い”を見て終わらず、“ビリルビン”まで言語化できるか」です。
さらに一歩進むと、
- 黄疸 → どのタイプか
- その原因は何か
- 次にどの検査を出すか
まで一気に思考を進められるかが重要です。
問題37:直腸診
直腸診の所見と疾患の組み合わせとして正しいのはどれか。
a.石様硬の前立腺 ― 前立腺癌
b.くるみ大に腫大した前立腺 ― 前立腺肥大症
c.圧痛を伴う前立腺腫大 ― 急性前立腺炎
d.直腸内に触知する腫瘤 ― 直腸癌
e.平滑で弾性硬の前立腺 ― 正常前立腺
解説
直腸診は、
“触った情報だけで悪性・炎症・良性を切り分ける検査”
です。ポイントは硬さ・圧痛・形状の3つ。
a:石様硬の前立腺 ― 前立腺癌(正しい)
- 石のように硬い、不整、結節性
- 可動性低下
→ 悪性腫瘍を強く示唆
c:圧痛を伴う前立腺腫大 ― 急性前立腺炎(正しい)
- 腫大+強い圧痛
→ 炎症のサイン
※強く圧迫すると菌血症リスクがあるため注意
d:直腸内に触知する腫瘤 ― 直腸癌(正しい)
- 指に触れる限局した硬い腫瘤
→ 低位直腸癌では触知可能
誤りのポイント
- b:前立腺肥大症
→ 「くるみ大」はむしろ正常サイズ
→ BPHはびまん性に腫大し、弾性軟〜弾性硬で平滑 - e:正常前立腺
→ 平滑で弾性軟(ゴム様)が正しい
→ 「弾性硬」はやや病的寄り
触診での“質感の言語化”
触診所見は曖昧にせず、以下で言語化します:
- 硬さ:軟/弾性軟/弾性硬/石様硬
- 形状:平滑/不整/結節
- 圧痛:あり/なし
- 境界:明瞭/不明瞭
これができると、画像が来る前に鑑別がほぼ決まることも多いです。
前立腺疾患の触診パターン
- 前立腺癌:石様硬・不整・結節
- 前立腺肥大症:対称性腫大・平滑・弾性
- 急性前立腺炎:腫大+強い圧痛+熱感
この“3パターン”は臨床で非常に再現性が高いです。
診療看護師に求められる視点
この問題の本質は、
「画像に行く前に、どこまで診断に迫れるか」です。
直腸診は、
- 実施されないことも多い
- しかしやれば情報量が非常に多い
検査に頼る前に、
「指で分かる情報を取りに行く姿勢」
が診療の質を大きく左右します。
診療看護師としてのレベルを大きく分けます。
問題38:皮膚所見
この皮膚所見から最も考えられる疾患はどれか。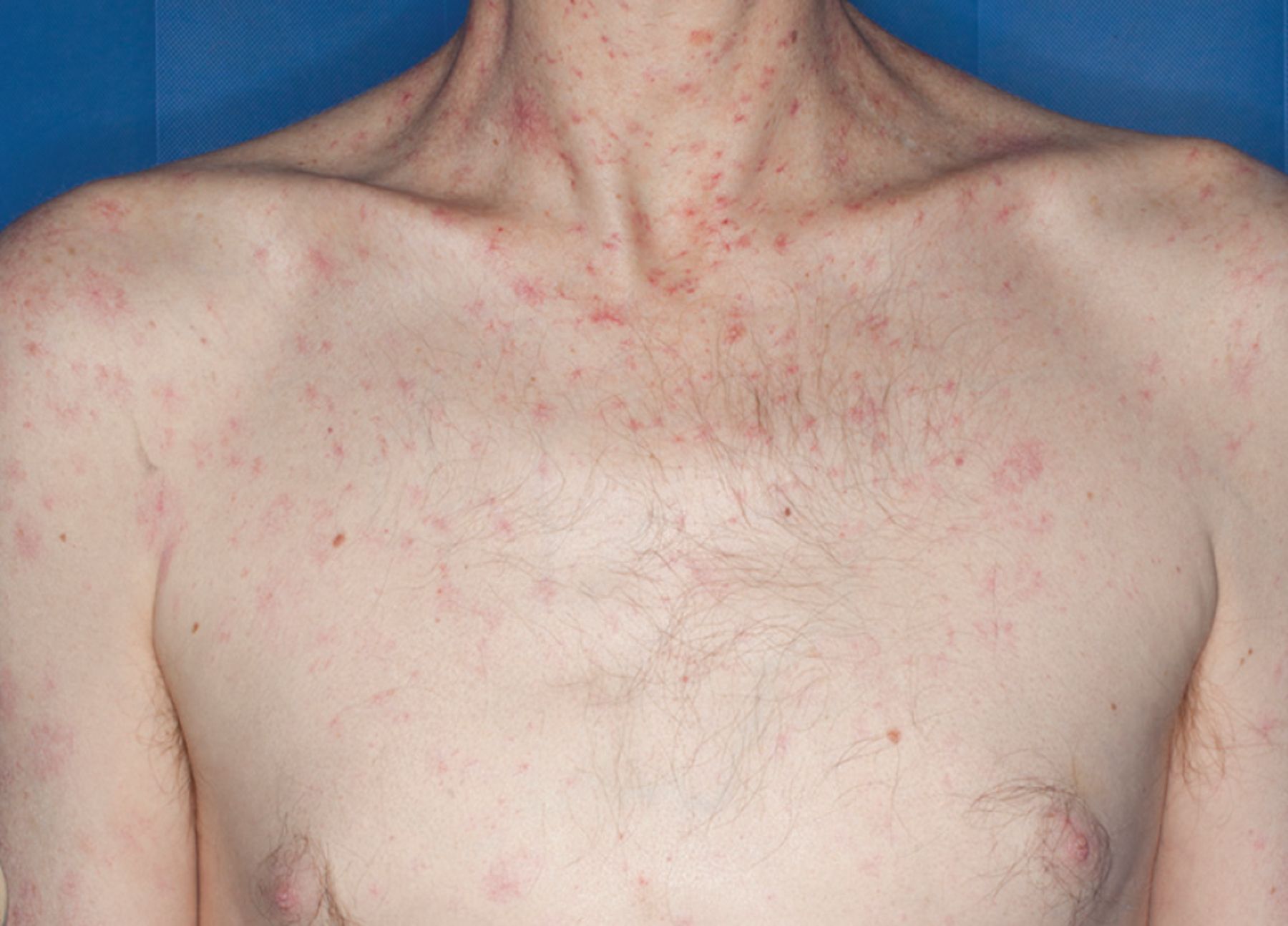
(引用: https://www.ccjm.org/content/89/6/301 )
a.肝硬変
b.糸球体腎炎
c.肺気腫
d.尋常性乾癬
e.うっ血性心不全
解説
提示されている所見は非常に典型的で、
- クモ状血管腫(spider angioma)
- 女性化乳房(gynecomastia)
- 体毛減少
これらが揃えば、
慢性肝疾患、特に肝硬変
を強く示唆します。
なぜこの所見が出るのか(ホルモン代謝)
肝硬変では、
エストロゲンの分解が低下
します。
→ 相対的にエストロゲン優位となり、
- クモ状血管腫(血管拡張)
- 手掌紅斑
- 女性化乳房
- 体毛減少
が出現します。
つまりこれらはすべて、
「肝臓がホルモンを処理できていないサイン」です。
クモ状血管腫の見分け方
特徴:
- 中央に赤点(feeding artery)
- 放射状に血管が広がる
- 圧迫で消失し、離すと再充満
部位:
- 顔面、頸部、胸部(上半身優位)
この分布も診断のヒントになります。
このサイトでは動画で身体所見が見れますのでおすすめです。
ClevelandClinic アルコール性慢性肝疾患に続発するクモ状母斑
肝硬変の身体所見
肝硬変を疑うときは、以下を一気に確認します:
- 黄疸
- 腹水
- クモ状血管腫
- 手掌紅斑
- 女性化乳房
- ばち指(進行例)
- 筋萎縮
単発ではなく“組み合わせで診る”のが重要です。
診療看護師に求められる視点
この問題の本質は、
「皮膚を見て“肝臓”まで飛べるか」です。
さらに一歩進むと、
- 肝硬変 → 門脈圧亢進
- → 食道静脈瘤、腹水
まで連想できるか。
所見から合併症まで一気につなげる思考や鑑別を絞っていく材料を集める力が求められています。
問題39:意識障害
意識障害を主訴に来院した患者。呼びかけに対して開眼しない。痛み刺激に対して「うー」とうめき声を発し,左上肢で刺激を払いのける動作を認める。右上下肢には運動反応を認めない。
この患者の意識レベル評価として正しいのはどれか。
a.JCS II-10 ― GCS E2V1M5
b.JCS II-10 ― GCS E1V2M4
c.JCS II-10 ― GCS E1V2M5
d.JCS III-100 ― GCS E1V2M5
e.JCS III-100 ― GCS E1V2M4
解説
まずGCSから構造的に評価します。
- 開眼なし → E1
- うめき声 → V2
- 払いのける → M5(局在的疼痛回避)
→ GCS:E1V2M5
次にJCS:
- 刺激しても覚醒しない
→ III-100
GCSの“最良反応”ルール
この症例のポイントは、
左右差があること
- 左:払いのける(M5)
- 右:反応なし
GCSでは、最も良い反応を採用するためM5となります。
この所見が意味する神経学的異常
重要なのはここです。
- 右上下肢無反応
→ 右片麻痺 - 左で防御反応あり
→ 左大脳半球障害を示唆
さらに、意識障害あり
→ 広範囲病変 or 脳幹影響も考慮
JCSとGCSの役割の違い
- JCS → 日本での迅速評価
- GCS → 国際的・詳細評価
診療では、両方言えることが重要です。
診療看護師に求められる視点
この問題の本質は、
「数値化の先に“局在診断”ができるか」です。
- GCSを出す
→ それで終わりではない
そこから脳のどこが悪いかを考える
ここまで到達できるかが重要です。
問題40:COPDと全身合併症
70歳男性。40年以上の喫煙歴があり、慢性閉塞性肺疾患(COPD)で通院中である。最近は労作時呼吸困難が増悪し、外出機会が減っている。
ここ数年で体重減少がみられ、筋力低下も自覚している。腰痛を訴えており、軽微な転倒後から持続している。
また、慢性的な咳嗽と喀痰があり、血痰を自覚したこともある。
一方で、四肢のしびれや感覚障害は認めていない。
COPD患者に合併する疾患として比較的起こりにくいものはどれか。
a.肺癌
b.心血管疾患
c.末梢神経障害
d.骨格筋機能低下(サルコペニア)
e.骨粗鬆症
解説
COPDは単なる呼吸器疾患ではなく、慢性全身炎症疾患です。
そのため合併症は多岐にわたります。
COPDの代表的全身合併症
- 肺癌
- 共通リスク:喫煙
- COPD患者では発症率が高い
- 心血管疾患
- 炎症・低酸素
- 動脈硬化促進
- サルコペニア
- 活動低下
- 炎症性サイトカイン
- 骨粗鬆症
- ステロイド
- 低活動
- 栄養不良
なぜ末梢神経障害は少ないのか
末梢神経障害は主に:
- 糖尿病
- ビタミン欠乏
- アルコール
などが原因であり、COPDとの直接的関連は弱い
この症例の“危険サイン”
問題文には重要なヒントがあります:
- 体重減少
- 血痰
- 喫煙歴
肺癌の合併を強く疑うべき
さらに、
- 転倒後の腰痛
→ 骨粗鬆症+圧迫骨折
まで読み取れると理想的です。
診療看護師に求められる視点
この問題の本質は、
「一つの疾患から“患者全体像”を描けるか」です。
COPDを見たら、
- 呼吸だけでなく
- 栄養
- 骨
- 心血管
- 悪性腫瘍
まで考える。
“疾患”ではなく“患者”を診る視点 が求められています。
まとめ
このブロックで一貫して問われていたのは、
「目の前の所見を、どこまで“意味のある情報”として扱えるか」という点です。
- 問36:黄染を見て“ビリルビン代謝異常”まで落とし込めるか
- 問37:触診所見から“良悪性・炎症”を瞬時に切り分けられるか
- 問38:皮膚所見から“ホルモン異常を伴う肝疾患”を想起できるか
- 問39:意識レベルを数値化し、“脳の局在”まで考えられるか
- 問40:単一疾患から“全身の病態”を立体的に捉えられるか
いずれも単純な知識問題ではなく、
「所見 → 病態 → 次の判断」へとつなげる思考の連続性
が求められています。
「検査がなくても、どこまで診断に近づけるか」
診療看護師は、
- 検査結果を“待つ”職種ではなく
- 限られた情報から“仮説を立てて動く”職種 です。
そのためには、
- 見る(視診)
- 触れる(触診)
- 聞く(問診・聴診)
といった基本的な診察技術を、
単なる作業ではなく“診断ツール”として使いこなす力が不可欠になります。
今回の5問を通して見えてくるのは、
「フィジカルは情報量が少ないのではなく、“使いこなせていないだけ”」
という事実です。
- 強膜を見るだけで黄疸は分かる
- 指で触れるだけで前立腺の性状が分かる
- 皮膚を見るだけで内分泌異常が分かる
つまり、
診断はすでに“目の前に出ている”ことが多い ということです。
このブロックは、派手な検査や高度な知識ではなく、
診療の原点であるフィジカルアセスメントの重要性を改めて突きつけてくる内容でした。
そして同時に、
それをどこまで深く解釈できるかが、診療看護師としての差になることも示しています。
ここまでの問題を通して、「見えているものの解像度」が少しでも上がっていれば、この試験の本質にかなり近づいているはずです。
過去問について
今回紹介したのは共通問題から5問を抜粋したものです。
試験では、
-
より実践的な臨床問題
-
「迷わせる選択肢」
が多数出題されていました。
「どこが問われるのか」を知ることが最大の対策です
この度、共通問題、総合問題の全問再現をまとめた資料を作成しました。
今後受験する人に役立てればと作成していますので興味がある方はnoteの【2025年度】診療看護師認定試験問題完全再現をぜひチェックしてみてください。



コメント