はじめに
このブロックでは、これまで扱ってきたフィジカルアセスメントをさらに一歩進め、「所見の意味を横断的に理解し、状況に応じて使い分ける力」が問われています。単発の知識ではなく、複数の所見や概念を組み合わせて考える必要があり、より臨床に近い思考プロセスが求められているのが特徴です。
具体的には、黄疸に関連する全身所見の整理、肺肝境界といった打診所見の解釈、甲状腺機能亢進症に伴う全身症状の理解に加え、問診の進め方や肺機能の基本概念まで含まれており、「身体所見・問診・生理学」を一つの流れとして統合する力が試されています。
また、問44のように、実際の診療場面を切り取った設問も含まれており、単なる知識ではなく、臨床現場でどのように思考を進め、次の一手を選択するかという実践的な判断力が強く意識された内容となっています。
本記事では、それぞれの問題について、所見や選択肢の意味を丁寧に分解しながら、なぜその判断に至るのか、その背景にある臨床的思考まで踏み込んで解説していきます。
問題41:黄疸と身体所見(“肝疾患の全体像”を持てているか)
黄疸を呈する患者において一般的に認められない身体所見はどれか。
a.女性化乳房
b.Blumberg徴候(反跳痛)
c.Traube三角の濁音
d.羽ばたき振戦(asterixis)
e.移動性濁音(shifting dullness)
解説
この問題は、
「黄疸=何の病態か」をどこまで具体的にイメージできているか
が本質です。
黄疸の多くは臨床的には、
-
肝細胞障害
-
胆道閉塞
-
あるいは進行例では肝硬変
と結びついています。
したがって、選択肢の多くは慢性肝疾患や門脈圧亢進の所見です。
各選択肢の整理
a.女性化乳房 → あり得る
肝硬変によりエストロゲン代謝低下
→ エストロゲン優位
→ 女性化乳房
c.Traube三角の濁音 → あり得る
通常は胃泡により鼓音
→ 濁音化するのは脾腫 & 胸水
肝硬変 → 門脈圧亢進 → 脾腫
→ Traube三角濁音
d.羽ばたき振戦 → あり得る
これは肝性脳症のサイン
アンモニア上昇→ 中枢神経機能障害→ asterixis
e.移動性濁音 → あり得る
腹水の所見
肝硬変 → 低アルブミン+門脈圧亢進→ 腹水貯留
b.Blumberg徴候 → 認めない(正解)
これは腹膜刺激症状(腹膜炎)です。
-
消化管穿孔
-
急性腹症
などで見られるもので、黄疸とは直接結びつかない
黄疸患者を見たときの“全身チェックリスト”
実臨床では以下を一気に見ます:
-
強膜(黄疸)
-
クモ状血管腫
-
手掌紅斑
-
女性化乳房
-
腹水(波動・移動性濁音)
-
脾腫(Traube三角)
-
意識(肝性脳症)
→ “黄疸=肝臓だけではない、全身評価”
黄疸+腹痛なら何を考えるか
ここで一段レベルを上げます。
黄疸に加えて、
-
発熱
-
右上腹部痛
があれば、Charcot三徴(胆管炎)を疑います。
さらに、
-
意識障害
-
低血圧
→ Reynolds五徴(重症胆管炎)
このように黄疸は“緊急疾患のサイン”にもなり得る
診療看護師に求められる視点
この問題の本質は、
「所見を単発で覚えるのではなく、“病態セット”で理解できているか」です。
-
女性化乳房
-
腹水
-
脾腫
これらがすべて、“肝硬変の延長線上にある”とつながっているかが重要です。
問題42:肺肝境界(打診で分かる肺の状態)
肺肝境界が下降する疾患はどれか。
a.気胸
b.慢性閉塞性肺疾患(COPD)
c.腹水
d.無気肺
e.肺線維症
解説
肺肝境界とは、
肺(含気)→肝臓(充実)の境界
を打診で確認するものです。
-
上:鼓音(肺は空気を多く含む)
-
下:濁音(肝臓は空気を取り込む役割はない細胞の塊)
つまりこの問題は、「肺が膨らむか縮むか」で考えると整理できます。
b.COPD → 下降(正解)
COPDでは、
-
肺の過膨張(hyperinflation)
-
横隔膜が押し下げられる
→ 肺肝境界は下方へ移動
他の選択肢
a.気胸 ▲
→ 空気は増えるが片側性
→ 境界評価としては典型ではない
c.腹水 → 上昇
腹腔内圧上昇
→ 横隔膜挙上
→ 肺肝境界は上昇
d.無気肺 → 上昇
肺虚脱
→ 容積減少
→ 境界上昇
e.肺線維症 → 上昇傾向
肺が硬くなり収縮→ 容積減少
COPDの身体所見まとめ
COPDでは以下がセットで出ます。
-
樽状胸郭
-
呼気延長
-
呼吸音減弱
-
横隔膜低位
-
肺肝境界下降
→“肺が大きくなりすぎている”状態
打診の臨床的価値
現代では画像に頼りがちですが、
打診は
-
ベッドサイドで即時評価可能
-
放射線不要
-
変化を追える
特に、
-
胸水
-
気胸
-
肺過膨張
の評価に有用です。
横隔膜の動きで考える
肺肝境界は、横隔膜の位置で決まります。
-
横隔膜が下がる → COPD
-
横隔膜が上がる → 腹水・無気肺
「横隔膜がどう動くか」で考えると理解が深まる
診療看護師に求められる視点
この問題の本質は、
「打診所見を“立体的にイメージできるか”」です。
-
音の違いを覚えるだけでは不十分
-
その背景にある構造変化を理解する
→身体の中で何が起きているかを想像できるかが重要です。
問題43:甲状腺機能亢進症(代謝亢進状態をイメージできるか)
32歳女性。前頸部腫脹を指摘され来院した。発熱や甲状腺圧痛は認めない。
血液検査:TSH測定感度以下,FT3高値,FT4高値
この患者に認められる身体所見はどれか。2つ選べ。
a.腱反射減弱
b.下痢
c.脈圧低下
d.体重増加
e.頻脈
解説
まず検査所見から、
- TSH低下
- FT3・FT4上昇
→ 甲状腺中毒症を示しています。
さらに、
- 前頸部腫脹
- 圧痛なし
という情報から、最も典型的なのはBasedow病(Graves病)です。
本質的理解:「代謝が暴走している身体」
甲状腺ホルモンは、
- 酸素消費
- 熱産生
- 交感神経感受性
を上昇させます。
つまり甲状腺機能亢進症では、“全身が常にアクセル全開”の状態になります。
このイメージを持つと所見が整理しやすくなります。
各選択肢の整理
b.下痢(正しい)
腸管運動亢進によるもの。
甲状腺ホルモンは消化管蠕動を促進するため、
- 排便回数増加
- 軟便
- 下痢
を認めます。
e.頻脈(正しい)
非常に重要な所見です。
甲状腺ホルモンは:
- β受容体感受性↑
- 心拍数↑
- 心収縮力↑
を引き起こします。
そのため、
- 動悸
- 頻脈
- 心房細動
は典型所見です。
特に高齢者では、「原因不明のAfを見たらまず甲状腺を疑う」というのは臨床上非常に重要です。
誤りの選択肢を深掘り
a.腱反射減弱(誤り)
甲状腺機能亢進症では、腱反射は亢進します。
特徴的なのは、“弛緩相短縮”です。
逆に、
- 腱反射減弱
- 弛緩相遅延
は甲状腺機能低下症の特徴です。
c.脈圧低下(誤り)
むしろ、脈圧は拡大します。
理由:
- 収縮期血圧↑(心拍出量増加)
- 拡張期血圧↓(末梢血管拡張)
→ 脈圧増大
d.体重増加(誤り)
代謝亢進により、体重減少が典型です。
重要なのは、「食欲はあるのに痩せる」という点。
これは国家試験でも頻出です。
Basedow病の“三徴”
典型的には:
- 甲状腺腫
- 眼球突出
- 頻脈
ただし実臨床では、全例に揃うわけではないことも重要です。
無痛性甲状腺炎との鑑別
この問題で“圧痛なし”が書かれているのは重要です。
- 圧痛あり → 亜急性甲状腺炎
- 圧痛なし → Basedow病・無痛性甲状腺炎
鑑別には:
- TRAb
- シンチグラフィ
が有用です。
甲状腺クリーゼの危険徴候
頻脈+発熱+意識変容を見たら、甲状腺クリーゼを考える必要があります。
これは:
- 多臓器不全
- 致死的不整脈
につながる緊急疾患です。
診療看護師に求められる視点
この問題の本質は、
「数値ではなく、“代謝状態”として患者を見られるか」です。
- 暑がる
- 汗が多い
- 落ち着かない
- 体重減少
- 頻脈
これらをバラバラではなく、“甲状腺ホルモン過剰”という一本の線でつなげられるかが重要です。
問題44:医療面接(問診の“流れ”を理解しているか)
患者と医療従事者(NP)の会話を以下に示す。
主訴:頭痛
NP:「本日は頭痛が辛くて来院されたのですね。1日の始まりよりは夕方から夜にかけて痛くなるのですね。肩こりは伴わず,鎮痛薬でも改善しにくいのですね。」
患者:「そうなんです。両親が脳血管の病気をしているので心配で。」
NP:「分かりました。聞き漏らしがないよう,これからさらに詳しくお話を伺います。」
この後に行う対応として最も適切なのはどれか。
a.主訴の再確認
b.現病歴の詳細な聴取
c.家族歴の詳細な聴取
d.システムレビュー(ROS)
e.プロブレムリスト作成
解説
この問題で重要なのは、「すでにどこまで問診が進んでいるか」を把握することです。
NPはすでに、
- 痛みの時間帯
- 随伴症状(肩こり)
- 鎮痛薬反応性
などを確認しています。
つまり、現病歴(HPI)はある程度進行している状態です。
その上で、「聞き漏らしがないように」という発言が出ています。
これは典型的に、システムレビュー(ROS)へ移行する流れを示唆しています。
システムレビュー(ROS)とは何か
ROSとは、現在の症状以外に見逃している症状がないかを全身横断的に確認するプロセスです。
例えば頭痛患者なら:
- 発熱
- 視覚異常
- 麻痺
- 感覚障害
- 嘔吐
- 意識障害
- 体重減少
などを系統的に確認します。
なぜROSが重要なのか
頭痛診療では、患者が訴えていない重大症状が隠れていることがあります。
例えば:
- 「肩こりだと思っていた」→ 髄膜刺激症状
- 「疲れだと思っていた」→ 脳腫瘍
- 「いつもの頭痛」→ くも膜下出血
ROSは、“患者が言わなかった情報”を拾い上げるための作業です。
医療面接は“漏れを防ぐ技術”
問診は単なる会話ではありません。
- 主訴
- 現病歴
- ROS
にはそれぞれ役割があります。
特にROSは、「鑑別から漏れている疾患はないか」を確認する重要な工程です。
なぜbではないのか
b(現病歴の詳細聴取)は一見もっともらしいですが、
問題文ではすでに:
- 時間経過
- 随伴症状
- 薬剤反応
などが聴取されています。
さらに、「聞き漏らしがないように」という表現は、“系統的確認”=ROS を強く示唆します。
問診の基本構造
医療面接は通常、
- 主訴
- 現病歴
- 既往歴
- 内服歴
- 家族歴
- 社会歴
- ROS
の順で進みます。
この順番には意味があります。
まず、“今起きている問題”を最優先で深掘りする必要があるからです。
頭痛で必ず確認するポイント
頭痛診療ではOPQRSTが有用:
- Onset(発症様式)
- Provocation(増悪因子)
- Quality(性状)
- Region(部位)
- Severity(強度)
- Time course(経過)
さらに:
- 突然発症か
- 神経症状あるか
- 発熱あるか
など、red flag を確認します。
この症例で見逃したくない疾患
患者が、「家族が脳血管疾患」と言っている点は重要です。
ただしこの時点で飛びついて、
- 家族歴
- 不安対応
に逸れるのではなく、まずは頭痛自体を整理する必要があります。これは実臨床でも非常に大切です。
診療看護師に求められる視点
この問題の本質は、「問診を“情報収集”ではなく“診断精度向上のプロセス”として理解しているか」です。
ROSは形式的に行うものではなく、
- 見逃し防止
- 重症疾患の拾い上げ
- 鑑別の整理
のために行われます。
特に診療看護師には、“症状を聞く”だけでなく、“聞かれていない症状を探しに行く力”が求められています。
問題45:肺気量分画(“呼吸生理を立体的に理解できるか”)
肺気量分画の模式図(別紙)を示す。図中の番号①〜④はそれぞれ異なる肺容量を示す。
機能的残気量(functional residual capacity:FRC)に該当するのはどれか。
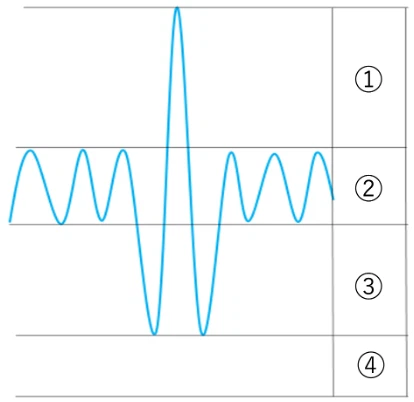
a.①
b.②+③
c.③
d.④
e.③+④
解説
この問題は、一見すると単なる肺気量の暗記問題に見えます。しかし実際には、
「肺の中に、どのタイミングで、どれだけ空気が残っているのか」を立体的に理解できているかが問われています。
今回の図では、
- ①:予備吸気量(IRV)
- ②:1回換気量(TV)
- ③:予備呼気量(ERV)
- ④:残気量(RV)
を示していました。
FRCとは何か
機能的残気量(FRC)は、“普通に息を吐き終わった時点で、肺に残っている空気量”を指します。
ここで重要なのは、
「普通に吐き終わっただけで、肺は空になっていない」という点です。
実際には、
- まだ努力すれば吐ける空気(ERV)
- どれだけ頑張っても吐き切れない空気(RV)
が肺の中に残っています。
つまり、FRC=ERV+RV となります。
したがって正解は、③+④ です。
残気量(RV)がなぜ必要なのか
この問題で特に重要なのは④の残気量(RV)の理解です。
RVは単なる“余った空気”ではありません。
もし肺の空気を完全に吐き切ってしまうと、
- 肺胞が虚脱する
- ガス交換が停止する
- 再膨張に大きな力が必要になる
ため、生理学的に非常に不利です。
つまりRVは、 肺胞を常に開存させるために必要な空気 なのです。
FRCは“酸素の貯金”
FRCが臨床的に重要なのは、呼吸と呼吸の間にも酸素化を維持しているからです。
肺の中に空気が残っていることで、吸気していない瞬間でもガス交換を継続できます。
このためFRCは、“酸素の貯金”とも表現されます。
COPDとFRCの関係
この概念はCOPD理解にも直結します。
COPDでは、
- 気道閉塞
- 呼気障害
- air trapping(空気閉じ込め)
が起こるため、特にRVが増加します。
その結果、FRC全体も増加します。
つまりCOPD患者の肺は、「空気が入りすぎて、吐き切れない肺」になっています。
前問の「肺肝境界下降」ともつながる重要な知識です。
麻酔後に低酸素になる理由
FRCは周術期管理でも極めて重要です。
全身麻酔では、
- 横隔膜運動低下
- 胸郭運動低下
によってFRCが低下します。
すると肺胞が虚脱しやすくなり、
- 無気肺
- 酸素化低下
を引き起こします。
そのため人工呼吸管理では、PEEPを用いてFRCを維持し、肺胞虚脱を防いでいます。
肺気量を「数字」ではなく「現象」で理解する
診療看護師試験では、単に名称を覚えているだけでは不十分です。
重要なのは、
- なぜCOPD患者は呼吸しづらいのか
- なぜ肥満患者は低酸素になりやすいのか
- なぜ麻酔後にSpO₂が低下するのか
を、“肺容量の変化”として説明できることです。
診療看護師に求められる視点
この問題の本質は、「呼吸生理を“図”ではなく、“患者の中で起きている現象”として理解できるか」という点にあります。
FRCという概念を理解すると、
- COPD
- 人工呼吸管理
- 無気肺
- 周術期管理
- 酸素化障害
が一本の線でつながります。
つまりこの問題は単なる生理学ではなく、“呼吸管理の土台を理解しているか”を問う非常に本質的な問題だったと言えます。
まとめ
今回のブロックでは、
- 黄疸
- 打診
- 甲状腺
- 医療面接
- 呼吸生理
と、一見するとバラバラのテーマが扱われていました。
しかし実際には、これらの問題に共通して問われていたのは、「知識を“臨床の中で使える形”に変換できるか」という点だったように感じます。
「覚えている」だけでは解けない問題群
例えば問41。
単純に「黄疸=ビリルビン上昇」を知っているだけでは不十分で、
- 女性化乳房
- 腹水
- 羽ばたき振戦
- 脾腫
といった所見を、“慢性肝障害という一つの病態”として統合する必要がありました。
問42も同様です。
肺肝境界という打診所見を、単なる暗記事項としてではなく、
- COPDで肺が過膨張する
- 横隔膜が押し下げられる
- 肺肝境界が下降する
という“身体の立体構造”として理解できているかが問われています。
「全身状態」をイメージできるか
問43の甲状腺機能亢進症も非常に象徴的でした。
- 頻脈
- 下痢
- 発汗
- 体重減少
これらを個別に覚えるのではなく、「代謝が暴走している身体」として捉えられるかどうか。
この“全身像”を持てるかが重要です。
問診は“会話”ではなく“診断技術”
問44では、医療面接の流れそのものが問われました。
特に重要なのは、ROS(システムレビュー)が、単なる形式的確認ではなく、
「見逃している重大疾患がないかを確認するプロセス」であるという理解です。
診療看護師には、“聞かれたことに答える”だけではなく、“患者がまだ語っていない情報を拾いに行く力”が求められています。
呼吸生理を“患者”に変換できるか
問45のFRCも、
単なる肺容量の暗記問題ではありませんでした。
- COPD
- 無気肺
- 麻酔
- 人工呼吸管理
など、実際の臨床と結びつけて理解できて初めて意味があります。
つまり、「生理学を患者管理に変換できるか」が問われていたと言えます。
総括
今回の5問を通して改めて感じたのは、
診療看護師試験では、“知識を持っているか”よりも、“知識をどう使うか”が重視されているということです。
- 所見を見て病態を統合する
- 問診から鑑別を整理する
- 生理学を患者管理につなげる
こうした、“臨床の中で知識を運用する力”こそが、一貫して問われているように感じました。
そしてこれはまさに、診療看護師が日常診療で求められる能力そのものなのだと思います。
過去問について
今回紹介したのは共通問題から5問を抜粋したものです。
試験では、
-
より実践的な臨床問題
-
「迷わせる選択肢」
が多数出題されていました。
「どこが問われるのか」を知ることが最大の対策です
この度、共通問題、総合問題の全問再現をまとめた資料を作成しました。
今後受験する人に役立てればと作成していますので興味がある方はnoteの【2025年度】診療看護師認定試験問題完全再現をぜひチェックしてみてください。


コメント